着床前診断とは?メリット・デメリットやポイントを解説
着床前診断とは?メリット・デメリットやポイントを解説

妊娠や出産に向けて準備を進める中で、「着床前診断」という言葉を耳にする機会が増えています。
しかし、名前を知っていても、具体的にどのような検査なのか、誰が対象になるのか、出生前診断との違いは何かなど、詳しくはわからないという方も多いのではないでしょうか。
着床前診断は、体外受精で得られた受精卵(胚)を調べ、染色体や遺伝子の状態を確認することで、妊娠に向けたリスクを減らすことを目的とした検査です。
一方で、受けられる条件が限られていることや、費用・倫理面の課題など、理解しておきたいポイントもあります。
本記事では、着床前診断の仕組みや出生前診断との違い、メリットと注意点、検査の流れまでをわかりやすく解説します。
Contents
着床前診断とは?出生前診断との違い
着床前診断(PGT)は、体外受精で得られた受精卵が「胚」に成長した段階で遺伝学的特徴を調べる検査です。
染色体や特定の遺伝子に異常がある可能性が高い胚を事前に確認し、異常が見られなかった胚だけを子宮へ戻します。
検査の対象は限られており、誰でも受けられるわけではありません。
ご夫婦のどちらかに染色体の構造異常がある場合や、流産を繰り返している場合など、医学的に必要と判断されるケースでのみ行われます。
着床前診断と混同されやすいのが「出生前診断」です。
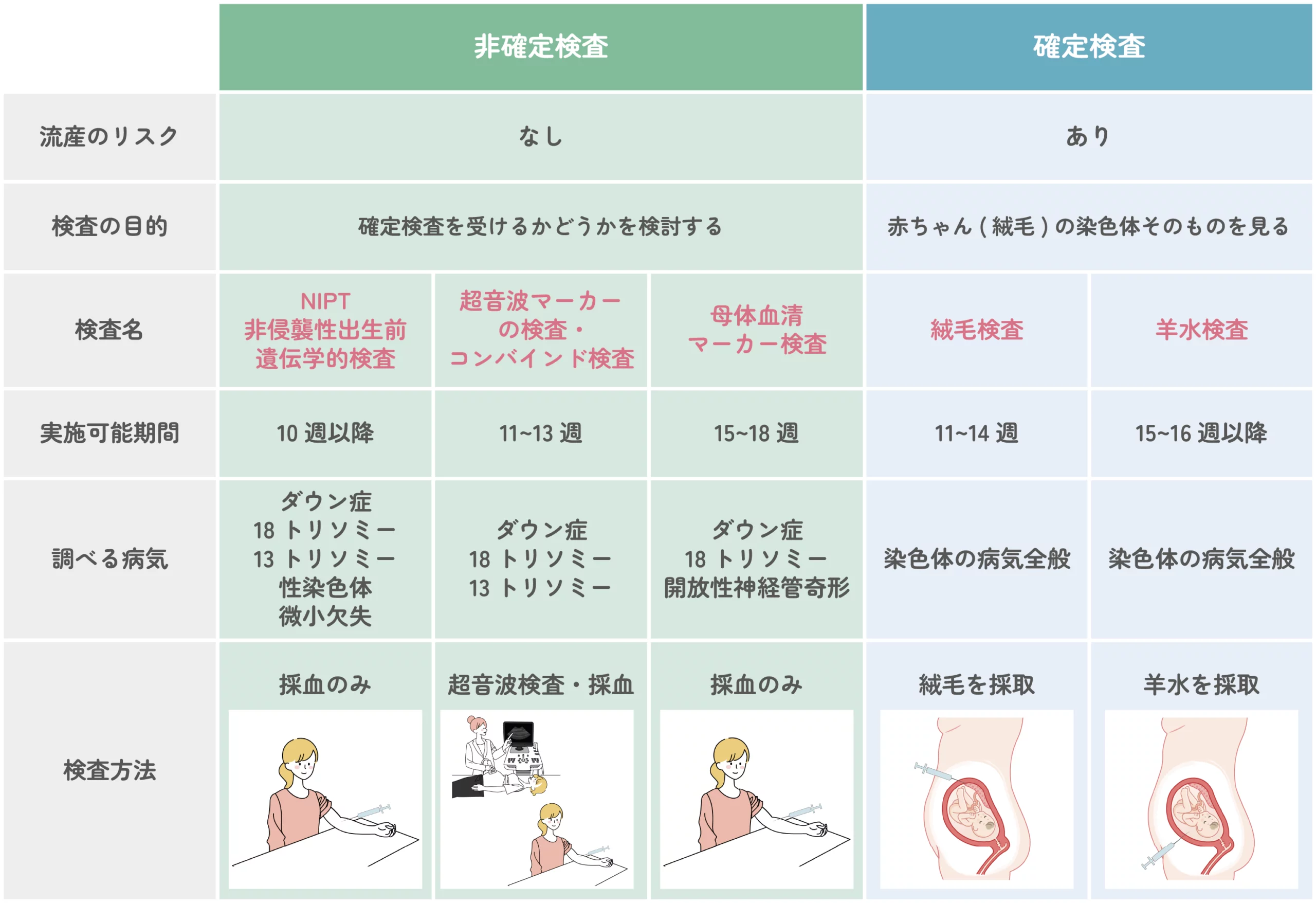
出生前診断は妊娠後に赤ちゃんの状態を調べる検査であり、エコーや血液検査、NIPT、羊水検査などが含まれます。
一方、着床前診断は妊娠が成立する前に行う検査で、流産リスクの低減を期待して行われます。
着床前診断を受けられる条件
着床前診断は希望すれば誰でも受けられる検査ではありません。
日本産科婦人科学会が定める基準を満たし、医療機関の審査を経て承認された場合のみ実施されます。
医学的理由がある場合
着床前診断の対象となるのは、下記に該当するケースです。
- ご夫婦の一方に染色体の構造異常があり、子に遺伝する可能性がある場合
- 染色体異常が原因で流産を繰り返している可能性が高い場合
ご夫婦双方の強い希望がある場合
検査の特性上、夫婦双方が十分に理解し、合意していることが必須とされています。 医学的適応の有無だけでなく、倫理面の理解も重要とされています。
着床前診断でできること・メリット
着床前診断は、妊娠に向けたリスク管理の一つとして行われます。
ここでは検査によって期待できる主なメリットを紹介します。
重い遺伝性疾患のリスクを減らせる可能性
遺伝性疾患を持つご夫婦にとって、妊娠を決断することは大きな不安を伴います。 着床前診断では、対象となる疾患に関して遺伝する可能性が高い胚を避け、異常がみられなかった胚を移植することで、疾患が子に受け継がれる可能性を下げる選択肢となります。
出生前診断で中断を選ばざるを得ない状況を減らせる可能性
出生前診断で異常が見つかった場合、妊娠継続の悩みが生じることがあります。 着床前診断は妊娠前の段階で胚を評価するため、妊娠成立後に重い選択を迫られる状況を減らせる点がメリットです。
流産を繰り返すご夫婦の負担軽減につながる可能性
複数回の流産は身体的・精神的に大きな負担となります。 着床前診断は、染色体の問題による流産リスクを下げることが期待され、負担の軽減につながる可能性があります。
着床前診断のデメリット・注意点
メリットの裏には注意すべき点もあります。検査の特性を理解した上で検討することが大切です。
高額な費用が必要となる
着床前診断は公的保険の対象外であり、費用は100万円以上になるケースが一般的です。 検査に加えて体外受精・胚培養・胚移植など多くの工程を含むため、総額が高くなりやすくなります。
判定が正確に行えないケースがある
胚の中に正常な細胞と異常な細胞が混在する「モザイク胚」の場合、検査結果にばらつきが出る可能性があります。 そのため、検査結果が妊娠・出産の結果を保証するものではありません。
長期的な影響が完全には分かっていない
着床前診断の歴史は比較的浅く、胚の操作が将来にどのような影響を与えるかはまだ研究段階です。 安全性は高まっていますが、長期的なデータが揃いきっていない点には注意が必要です。
着床前診断の流れ
着床前診断は、事前の審査から妊娠判定まで時間をかけて進める検査です。
1. 着床前診断を受けるための審査
最初に医師の診察と遺伝カウンセリングを受け、医学的適応があるかを確認します。 その後、日本産科婦人科学会の承認を得て初めて治療が開始されます。
この審査には半年以上かかることもあるため、早めの相談が推奨されます。
2. 体外受精(IVF・顕微授精)
女性は採卵、男性は採精を行い、胚を作成します。 受精は自然受精方式、または顕微授精を用いて行われます。
3. 胚の遺伝学的検査(胚生検)
成長した胚から数個の細胞を採取し、染色体や遺伝子の状態を調べます。 検査結果は数日〜数週間かかることがあります。
4. 胚移植
検査で異常が見られなかった胚を子宮に戻します。 移植から約2週間後に妊娠判定を行います。
着床前診断を受けられる医療機関
着床前診断は、どの医療機関でも行えるものではありません。
生殖医療の実績があり、学会による認定を受けた施設のみが実施を許可されています。
日本では慎重な姿勢がとられており、倫理審査や厳格な基準にもとづいて運用されています。
着床前診断の費用
着床前診断の費用は、体外受精・遺伝学的検査・胚生検など複数の工程を含むため高額になりやすい特徴があります。
高額とされる理由は以下の通りです。
- 体外受精の基本費用(約38万円)
- 胚生検や遺伝学的検査の追加費用
- 複数の胚を検査する場合はその個数分の費用が必要
- 遺伝カウンセリングが複数回必要
総額は100万円を超えることが多く、助成金が利用できる場合もあるため住んでいる自治体への確認が必要です。
まとめ
着床前診断は、「妊娠を成立させる前」に受精卵の状態を確認できる検査であり、流産を繰り返すご夫婦や遺伝性疾患の不安がある方にとって大切な選択肢のひとつです。
しかし、費用面・倫理面・検査の限界など、慎重に考えるべき点も多く存在します。
妊娠・出産に関する選択には、医学的な情報だけでなく、精神的・社会的な側面も含めた総合的な判断が必要です。
また、妊娠が成立した後に赤ちゃんの状態を調べる検査として、新型出生前診断(NIPT)を検討する方も増えています。
JラボのNIPTは妊娠10週から受けられ、全国の提携クリニックで対応しているため、妊娠後の不安を和らげる選択肢として活用されています。
着床前診断・出生前診断の特徴を理解しながら、ご夫婦にとって納得できる準備が進められると良いでしょう。
Jラボについて
衛生検査所
J-VPD東京ラボラトリー
いまの時代、お客様が検査会社を選ぶことができるのです。
そして、検査会社からクリニックの紹介も行うことができます。
J-VPD東京ラボラトリーの精度管理は厚生労働省と東京都が行っている衛生検査所精度管理調査に参加し、毎年最高評価をいただいております。
J-VPD東京ラボラトリーにはDNAシーケンス解析専門医博、染色体解析専門スタッフ、遺伝子検査専門スタッフなど他にも専門スタッフが在籍し長年の経験、知識をもった熱練スタッフが検査・解析を行います。
- ライセンス情報
-
「東京都登録衛生検査所 認可」を取得
(5新保衛医第294号)
- 所在地
- 〒160-0005
東京都新宿区愛住町23-14
ベルックス新宿ビル6階
- アクセス